Lymfødem er en hevelse som oppstår når væskeflyten i lymfesystemet reduseres betydelig. Hevelsen er forårsaket av en opphopning av proteinrik væske i vevet på grunn av redusert drenasje av lymfevæske. Hevelsen er ofte kronisk. Et lymfødem kan medføre smerte/ubehag og forandringer i huden i det aktuelle området. Lymfødem oppstår som oftest i løpet av de første 2-3 årene etter kreftbehandlingen.
Det mest fremtredende symptomet er vedvarende hevelse i området som er rammet. Andre symptomer vil i stor grad avhenge av ødemets omfang, varighet og lokalisasjon. Moderat hevelse rett etter kreftbehandling, som kirurgi, kan gå tilbake av seg selv når behandlingen er avsluttet.
Diagnosen lymfødem stilles vanligvis på bakgrunn av kliniske tegn legen observerer. Det finnes flere metoder for å måle omfanget eller graden av lymfødem, men ingen standard. Den mest brukte metoden er måling av omkrets flere steder på for eksempel armen, med sammenligning av motsatt arm.
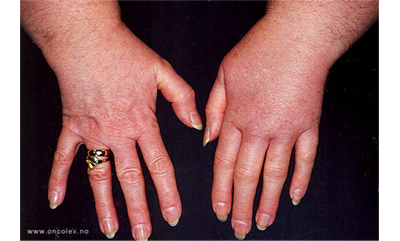
Brystkreftoperert pasient med lymfødem i venstre overekstremitet.
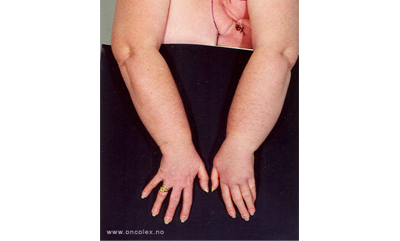
Brystkreftoperert pasient med lymfødem i venstre overekstremitet.
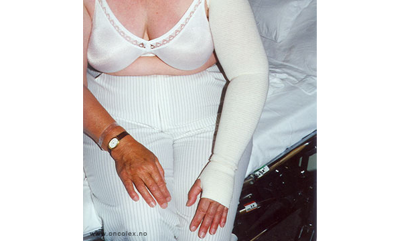
Pasient med tilpasset kompresjonsstrømpe.
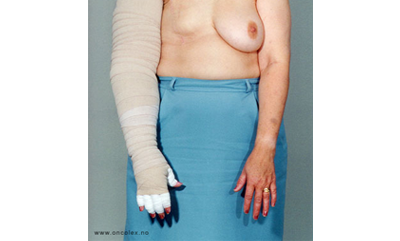
Brystkreftoperert pasient med kompresjonsbandasje.
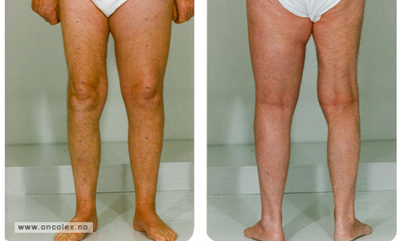
Lymfødem i ben ved prostatakreft.
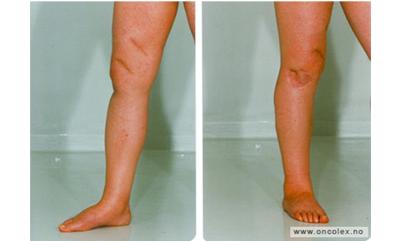
Lymfødem i ben ved føflekk kreft.
Forrige
Neste
Man skiller mellom primære og sekundære lymfødemer. Primære lymfødemer skyldes mangelfull utvikling eller feilutvikling av lymfesystemet. Sekundære lymfødemer opptrer som komplikasjon til skader eller sykdommer som skader lymfeårene eller lymfeknutene. 70 % av sekundære lymfødemer i den vestlige verden skyldes skader som følge av kreft og kreftbehandling.
Ved noen kreftdiagnoser fjerner man lymfeknuter og fettvev, oftest i armhule, bekken eller lyske. Det oppstår dermed skade på lymfeårer i området, og antall lymfeknuter reduseres. Inngrepet kan medføre redusert drenasje av lymfevæske ut fra arm eller ben, og gi hevelse.
Strålebehandling kan gi arrvev og fibrose. Derfor kan kirurgi i kombinasjon med strålebehandling i det samme området øke risikoen for å utvikle lymfødem.
Kreftrelatert lymfødem kan også oppstå på grunn av omfattende svulstvekst rundt sentrale lymfeårer ved langtkommen sykdom.
Andre faktorer som øker risiko for lymfødem er overvekt og skader i arm/bein på operert side. Solbrenthet, overoppheting og infeksjoner i huden gir også økt risiko for å utvikle lymfødem i det samme området.
Lymfødem i arm/hånd, bryst, ben, lyske, ansikt eller hals kan oppstå etter behandling for:
- Brystkreft hvor det er fjernet lymfeknuter i armhule
- Gynekologisk kreft hvor det er fjernet lymfeknuter i bekken eller lyske
- Ondartet føflekkreft hvor det er fjernet lymfeknuter i armhule eller lyske
- Lymfekreft og øre-/nese-/halskreft hvor det er fjernet lymfeknuter i halsområdet
- Prostatakreft hvor det er fjernet lymfeknuter i bekken eller lyske
- Ben- og bløtvevssvulster hvor det er fjernet lymfeknuter
Målet med lymfødembehandling er å redusere lymfødemet, og dermed lindre plager og bedre funksjon. En tilstreber også å forebygge komplikasjoner som hudforandringer og betennelse i området (rosen). Uten behandling kan lymfødemet øke i omfang.
Det anbefales absolutt ikke lymfødembehandling ved akutte betennelser (rosen), innsnevring i pulsårer eller blodbropp. Lymfødembehandling ved hjertesvikt, nyresvikt eller ubehandlet kreftsykdom frarådes også.
Fysioterapi ved lymfødem omfatter ulike tiltak. Disse tiltakene må ses i sammenheng, og resultatene er avhengig av godt samarbeid mellom pasient og fysioterapeut.
Komplett fysikalsk lymfødembehandling
Består av manuell lymfedrenasje, kompresjonsbehandling, hudpleie og instruksjon i øvelser og egenbehandling (1). Behandlingen utføres av fysioterapeuter med spesialkompetanse.
Behandlingen kan være omfattende i starten. Hvis hevelsen er stor starter man gjerne med manuell lymfedrenasje med påfølgende bandasjering av arm/bein (1).
Manuell lymfedrenasje
Dette er en egen massasjeform som krever spesialkompetanse. Målet er å stimulere drenasjen av lymfevæske og dermed redusere hevelsen i vevet (2). Den er svært annerledes enn andre massasjeformer som benyttes innenfor fysioterapien.
Det er de spesielle anatomiske forholdene ved lymfeåresystemet som er grunnlaget for manuell lymfedrenasje. Behandlingen er basert på kunnskap om forløpet av de store lymfeårene, de lymfatiske skillelinjene (”vannskillene”), naturlige skjøter over disse linjene og det klaffeløse lymfeårenettet.
Bandasjering
Bandasjering brukes mest i starten av en behandling for å få ned hevelsen mest mulig. Etter at hevelsen er redusert, tilpasses kompresjonsstrømpe.
Kompresjonsstrømpe
Klinisk erfaring og forskning viser at kompresjon er det viktigste tiltaket (3;4). Derfor kan det være viktig å få tilpasset en kompresjonsstrømpe til armen eller benet. Hvis det er hevelse i håånden kan også hanske brukes.
Kompresjonsstrømpe tas i bruk for å øke vevstrykket. Strømpens trykk øker drenasjen av lymfevæske. Strømpens graderte trykk er høyest lengst ute og lavest nærmest kroppen. Strømpen tilpasses ut fra omkretsmål som tas på flere definerte punkter på armen eller benet. Det finnes også forskjellige kompresjonsklasser, men man bruker som oftest klasse I og II. Strømpen skal gi et fast trykk uten å være ubehagelig. Det kan ta litt tid å venne seg til en kompresjonsstrømpe. Noen velger å bruke strømpen ved behov, mens andre bruker den daglig.
Ved lymfødem i hals og ansikt kan man bruke en ansiktsmaske om natten (5). Ved lymfødem i skrittet kan en sykkelbukse eller panty hjelpe. Ved hevelse i pungen eller penis kan man bandasjere, bruke tubigrip eller sykkelbukse.
Intermitterende trykkmassasje med pulsator
Behandlingen gis med et elektrisk drevet apparat som blåser luft inn i en dobbeltvegget mansjett. Mansjetten, som skal dekke hele armen eller benet, har flere kamre og lager en peristaltisk trykkbølge i innover mot kroppen som stimulerer drenasjen og dermed minsker hevelsen.
Les mer om ulike tiltak ved lymfødem
Forberedelser
Pasienten informeres som oftest etter det kirurgiske inngrepet fordi man da vet sikkert om operasjonen gir risiko for lymfødem. God informasjon og veiledning er svært viktig og avgjørende for behandlingsresultatet.
Symptomer på begynnende lymfødem
- Følelse av en ubehagelig forandring
- Tyngdefølelse
- Sprengsmerter
- Konsistensforandringer (synlige eller følbare) i hud og underhud
- Antydning til omkretsøkning
- Hevelsen kan forsvinne i løpet natten, men dukker vanligvis opp igjen neste dag
- Det mest fremtredende symptomet er vedvarende hevelse i området som er rammet. Andre symptomer vil i stor grad avhenge av ødemets omfang, varighet og lokalisasjon. Moderat hevelse rett etter kreftbehandling som kirurgi kan gå tilbake av seg selv når behandlingen er avsluttet.
Diagnosen lymfødem stilles vanligvis klinisk. Det finnes flere metoder for å måle omfanget av lymfødem, men ingen standard. Den mest brukte metoden er måling av omkrets flere steder på for eksempel armen, med sammenligning av motsatt arm.
Gjennomføring
Ved utvikling av lymfødem er det viktig å iverksette tiltak så snart som mulig. Kompresjonsbehandling er viktigst i behandlingen. Manuell lymfedrenasje brukes med god effekt i perioder. Dette er en sammensatt behandling hvor flere virkemidler benyttes.
Intensivfasen
- Kompresjonsbehandling – eventuelt med bandasjering og etter hvert tilpasning av elastisk strømpe
- Manuell lymfedrenasje
- Sirkulasjons- og drenasjefremmende øvelser
- Hudpleie
- Eventuelt intermitterende trykkmassasje med pulsator
I intensivfasen behandles pasienten vanligvis daglig med kontinuerlig bandasjering til ønsket reduksjon av ødemet er oppnådd. Dette tar vanligvis 1-2 uker. Pulsator kan lånes fra hjelpemiddelsentral eller senter for behandlingshjelpemidler.
Vedlikeholdsfasen
- Bruk av elastisk strømpe og/eller hanske etter behov
- Hudpleie
- Regelmessige øvelser
- Eventuelt intermitterende trykkmassasje med pulsator
Pasienten får i vedlikeholdsfasen noe behandling og går eventuelt til kontroll hos fysioterapeut. Behandlingsresultatet på kort sikt er nesten alltid tilfredsstillende. På lengre sikt er resultatet helt avhengig av at pasienten medvirker og følger opp de tiltakene som anbefales.
Bevegelses- og pusteøvelser
Dynamiske øvelser med avspenningsfase er best. Slyngende, kastende bevegelser kan føles ubehaglig. Mange opplever at det er godt å gå med staver, men det kan være viktig å ha et løst grep. Bevegelsesterapi i oppvarmet basseng kan være gunstig for noen lymfødempasienter. Vanntrykket stimulerer lymfedrenasjen, samtidig som sirkulasjonen og bevegelsesapparatet generelt aktiviseres.
Riktig tilpasset bevegelighetstrening
- fremmer sirkulasjonen uten å sette for store krav til et redusert lymfesystem
- gir god leddbevegelighet
- stimulerer til dynamisk veksling mellom spenning og avspenning, gjerne i takt med respirasjonen
- gjøres gjerne med bandasjen eller kompresjonsstrømpen på - dette gir enda bedre drenasjeeffekt
Les mer om bevegelighetstrening
Bandasjering
Etter å ha stimulert tilbakestrømningen av lymfevæske med manuell lymfedrenerende massasje setter man på en kompresjonsstrømpe eller bandasjerer hele armen eller benet i 1–2 uker. Bandasjene ligger på hele døgnet så sant det ikke er altfor plagsomt. Riktig bandasjering med kortelastiske bandasjer gir vevet et høyt trykk under aktivitet og et lavt trykk i hvile.
Kompresjonsstrømpe
Ved begynnende lymfødem brukes strømpen under aktivitet. Ved moderat og omfattende lymfødem brukes strømpen vanligvis hele dagen. Huden smøres fortrinnsvis om kvelden. Strømpen tas av om natten og vaskes minst hver tredje dag. En feiltilpasset strømpe kan gi gal kompresjon. Den hyppigste feilen knyttet til kompresjonsstrømpen er at den blir brukt ut over sin funksjonstid slik at den blir for romslig.
Manuell lymfedrenasje
Massasjen skal være meget lett og utføres i lymfestrømmens avløpsretning med et lett trykk og ha en avspenningsfase. Behandlingen skal ikke gi smerte.
Manuell lymfedrenasje har fire hovedgrep – stående sirkler, pumpegrep, dreiegrep og korketrekkergrep.
Trykkmassasje med pulsator
Pulsator er aldri førstevalg ved behandling av lymfødem, men kan være et hjelpemiddel over tid der målinger har vist at behandlingen er effektiv. Pulsator bør prøves ut i samarbeid med fysioterapeut. Pasienten skal innledningsvis overvåkes med hensyn til komplikasjoner. Av og til kan en opphopning av ødem proksimalt for mansjetten ses. Videre pulsatorbehandling må da utsettes til manuell lymfedrenasje og øvelser har sikret avløpet. Et for høyt trykk kan skade lymfeårene og øke mengden interstitiell vevsvæske.
Trykket skal være moderat, og pasienten skal føle behandlingen behagelig. Det er ikke størrelsen på trykket som er virksomt, men en jevn, rytmisk trykkbølge. Innstilling av hastighet og trykk tilpasses den enkelte pasient.
I praksis starter man med cirka 20 minutters behandling og øker gradvis til cirka 30–40 minutter daglig eller annenhver dag. Pulsatorbehandling kan også benyttes av pasienten hjemme.
Det skal søkes til helseforetaket på skjemaet Utlån av behandlingshjelpemidler (utlån formidles vanligvis gjennom lokalt sykehus). Dette finner man på www.behandlingshjelpemidler.no. Fysioterapeuten er behjelpelig med søknad. Det er legen som sender søknaden.
Hudpleie
Uavhengig av om man har lymfødem eller ikke, er det er viktig å hindre at det oppstår rifter, sår og unødig hudirritasjon. Bruk av hansker er hensiktsmessig i en del situasjoner. Pasienten bør også være forsiktig med hensyn til sterk oppheting eller å bli solbrent. Hovedmålet med hudpleie er å forebygge betennelser, fordi dette kan utløse et lymfødem.
Jevnlig bruk av bandasjer og kompresjonsstrømpe tørker ut huden. Bruk av hudpleie- og vaskemidler (såpe) med lav pH (5,5) anbefales. God hudpleie holder huden myk og smidig, og opprettholder hudens naturlige evne til å hindre infeksjoner.
Skulle det oppstå sår eller rifter, eller det er fare for infeksjon, bør desinfiserende salve og plaster benyttes.
Oppfølging
Oppfølging og veiledning av fysioterapeut med spesialkompetanse er av betydning. Pasienten trenger ofte behandling livet ut. Lymfødem blir ikke sjelden en kronisk tilstand. Der det er mulig bør pasienten få instruksjon i egenbehandling, både i enkel massasje og selvbandasjering. Mange pasienter trenger ikke fysioterapi som behandling, men informasjon og funksjonsveiledning.
Moderat fysisk aktivitet fremmer leddbevegelighet, sirkulasjon og velvære, og er viktig for å stimulere lymfedrenasjen. Det må unngås å ta blodtrykk eller gis vaksiner på operert side. Ved hagearbeid anbefales bruk av hansker.
NAV yter full refusjon for fysioterapi ved behandlingstrengende lymfødem og man får refundert utlegg til kompresjonsmateriale. Pulsator, bandasjemateriell og kompresjonsstrømper regnes som behandlingshjelpemidler og søkes derfor om i samarbeid med lege og fysioterapeut.
Komplikasjoner
Ved lymfødem kan det oppstå problemer med fibrotisering av hud og underhud. Huden blir mer eller mindre stiv og uelastisk og blir lettere skadet enn normal hud.
Immunforsvaret er svekket i det ødematøse området. Det kan ha flere årsaker, blant annet hvis områdets lymfeknuter er fjernet.
Rosen
Hos noen pasienter med lymfødem, og spesielt ved sekundært lymfødem, kan det oppstå en særpreget betennelse (rosen) i huden i det området hvor man har lymfødem. Tilstanden kalles også erysipelas og er en infeksjonssykdom fremkalt av streptokokker. Den må ikke forveksles med knuterosen. Rosen begynner som regel akutt med sterk sykdomsfølelse, høy feber og hyperemi med rødhet og økt hevelse i huden. Det påvirkede hudområdet er vanligvis skarpt avgrenset. Infeksjonssymptomene går ofte tilbake i løpet av 4–6 dager, men ikke sjelden forverres selve ødemet. Tilstanden bør behandles med penicillin så raskt som mulig.
- Rockson SG. Diagnosis and management of lymphatic vascular disease. J Am Coll Cardiol 2008;52:799-806.
- Lawenda BD, Mondry TE, Johnstone PAS. Lymphedema: (Review) A primer on the identification and management of a chronic condition in oncologic treatment. CA Cancer J Clin 2009;59:8-24.
- Mortimer PC. The patophysiology of lymphedema. Cancer 1998;83(12 Suppl American): 2798-802.
- Erickson VS, Pearson ML, Ganz PA, Adams J, Kahn KL. Review: Arm edema in breast cancer patients. J Natl Cancer Inst 2001;93:96-111.
- Nesvold IL, Dahl AA, Løkkevik E, Mengshoel AM, Fosså SD. Arm and shoulder morbidity in breast cancer patients after breast-conserving therapy versus mastectomy. Acta Oncol 2008;47:835-842.
- Norman SA, Russel Locario A, Potashnik SL, et al (2009) Lymphedema in breast cancer survivors: incidence, degree, time course, treatment, and symptoms. J Clin Oncol 2009;27:390-397.
- Johansen J, Overgaard J, Blichert Toft M, Overgaard M. Treatment morbidity associated with the management of the axilla in breast-conserving therapy. Acta Oncol 2000;39:349-54
Referanser